Скарлатина — острое инфекционное заболевание у детей, которое проявляется пятнисто-папулезной экзантемой (сыпью), лихорадкой и экссудативным фарингитом, вызываемым бета-гемолитическим стрептококком группы А, чаще всего Стрептококк пиогенный (стрептококк группы А, или «ГАЗ»). С появлением антибиотиков, особенно пенициллинов, скарлатину стало легко контролировать и лечить.
Какова причина скарлатины?
Основным этиологическим агентом скарлатины является Стрептококк пиогенный – Грамположительные, неспорообразующие, каталазо- и оксидазоотрицательные кокки, располагающиеся в характерные пары и цепочки. Его патогенность определяется несколькими факторами: М-белком, пирогенными экзотоксинами стрептококка, стрептолизином О и S, стрептокиназой и гиалуронидазой. М-белок является наиболее важным поверхностным антигеном ГАС. Он ингибирует фагоцитоз, связываясь с фибриногеном плазмы и блокируя активацию комплемента. Существует более 200 серотипов М-белка, что объясняет штаммоспецифичность иммунитета к стрептококковым инфекциям. Ферменты (гиалуронидаза, стрептокиназа, стрептилизины О и S) поддерживают местное разрушение тканей и распространение инфекции.
Как передается скарлатина и как долго мы заразны?
Человек – единственный природный резервуар. Инфекция передается преимущественно воздушно-капельным путем – через выделения при кашле или чихании, но возможно и косвенное заражение через загрязненные предметы или пищу. Чаще всего болеют дети в возрасте от 5 до 15 лет. У детей до 2 лет заболевание встречается редко из-за пассивного иммунитета со стороны матери – антитоксических антител. Пожилые люди также болеют редко, поскольку у большинства из них после предыдущих контактов со стрептококками выработался антитоксический иммунитет.
В странах с умеренным климатом, например в нашей стране, наблюдается четкая сезонность с максимумом поздней осенью, зимой и весной. Это коррелирует с более длительным пребыванием в помещении и тесными контактами в детских садах и школах. Дети высоко заразны в острой фазе (фарингит). При отсутствии лечения антибиотиками ребенок может быть носителем бактерий до нескольких недель. При адекватном лечении пенициллиновыми антибиотиками инфекционность исчезает через 24–48 часов после первого применения.
Каковы наиболее характерные симптомы заболевания?
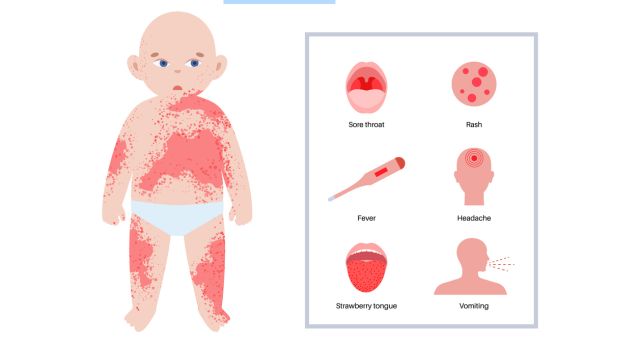
Клиническую картину скарлатины можно разделить на несколько стадий:
- Продромальная стадия — стадия инвазии. Эта стадия начинается внезапно и длится от 12 до 48 часов. Характеризуется очень высокой температурой (более 38,5–39°С), сопровождающейся ознобом. В начальной стадии также наблюдаются симптомы острого фарингита и тонзиллита. Горло «пламенеюще» красное (эритематозное), миндалины отечны, часто покрыты белесым экссудатом. У пациентов также наблюдаются общие симптомы: головная боль, потеря аппетита и рвота, что является частым ранним признаком у маленьких детей из-за системной интоксикации.
- Стадия экзантемы — период сыпи. Сыпь обычно появляется на второй день после начала лихорадки. Это прямой результат действия эритрогенных токсинов на капилляры. Проявляется в виде мелких, плотно расположенных пятен-папул на эритематозном основании. Кожа сухая и при пальпации на ощупь напоминает наждачную бумагу – т. н. сыпь наждачной бумагой. Сыпь обычно начинается на шее и груди и быстро распространяется на туловище и конечности. Наиболее интенсивна она в складках – подмышках, паху, локтевых ямках. В складках кожи образуются темно-красные или геморрагические линии из-за повышенной ломкости капилляров. Эти линии остаются даже после того, как сыпь исчезнет. Это очень характерный симптом, который называют линиями Пастиа. Патогномоничным признаком является так называемый треугольник Филатова — щеки диффузно красные, тогда как область вокруг рта и носа остается заметно бледной.
- Языковые изменения — в течение первых 1-2 дней наблюдается «бело-малиновый язык», покрытый толстым белым налетом, сквозь который видны опухшие красные сосочки. В последующие дни язык становится «красно-малиновым», поскольку налет шелушится, язык становится ярко-красным, блестящим и с выступающими сосочками.
- Стадия десквамации — выздоровление. После снижения температуры сыпь исчезает и начинается характерное шелушение кожи. На теле шелушение мелкое — опилкообразное, а на ладонях и подошвах кожа шелушится крупными чешуйками или целыми слоями — пластинчатое шелушение. Это важный диагностический признак, если заболевание протекало легко и не было распознано вначале.
Как диагностируется скарлатина и с чем ее не следует путать?
Клиническая картина скарлатины может быть весьма характерной, но золотым правилом медицины является бактериологическое подтверждение. Используются быстрый тест на антиген и культуральные исследования. Экспресс-тест на антиген выявляет специфические углеводные антигены клеточной стенки GAS. Тест дает быстрый результат за 10–15 минут и обладает высокой специфичностью. У детей, если экспресс-тест отрицательный, но клиническое подозрение велико, необходимо провести микробиологический посев.
Секреция горла является золотым стандартом диагностики. Позволяет выделить бактерию и проверить ее чувствительность к антибиотикам. Это занимает от 24 до 72 часов. Среди диагностических тестов – анализы крови. В них обнаруживаются признаки бактериальной инфекции: лейкоцитоз с маслянистостью (повышение количества нейтрофилов) и повышением С-реактивного белка. Также исследуют титр антистрептолизина (АСТ), который указывает на предшествующую встречу со стрептококками и имеет важное значение в диагностике поздних осложнений.
Для правильной терапии чрезвычайно важно отличить скарлатину от некоторых заболеваний – кори, стафилококкового синдрома скарлатины, болезни Кавасаки, инфекционного мононуклеоза.
Чем лечить скарлатину и какой иммунитет?
Основной группой антибиотиков, используемых для лечения скарлатины, являются пенициллины. Хороший эффект оказывают также цефалоспорины первого поколения, а при наличии аллергии на пенициллины и цефалоспорины можно применять макролиды – азитромицин, например. Обычный курс составляет 10–14 дней, а эффект наблюдается уже в первые 24–48 часов терапии. Вакцины против бета-гемолитического стрептококка группы А не существует, поэтому иммунитет после заболевания не является постоянным и возможно повторное заражение.
К каким ранним и поздним осложнениям приводит скарлатина?
Скарлатина не является безобидным заболеванием именно из-за осложнений, к которым она может привести при несвоевременной диагностике и лечении. В целом осложнения можно разделить на ранние и поздние. Ранними осложнениями, которые это может вызвать, являются пери- или ретротонзиллярный абсцесс, острый средний отит, синусит, пневмония, сепсис, синдром стрептококкового токсического шока (СТШС). Последнее состояние является наиболее тяжелым ранним осложнением, проявляющимся тяжелой гипотензией и полиорганной недостаточностью.
Поздние осложнения могут появиться через 2–4 недели после прохождения инфекции. Среди них острый постстрептококковый гломерулонефрит, острый суставной ревматизм, PANDAS-синдром.
Скарлатина — острое инфекционное заболевание, требующее своевременной диагностики и терапии, что приводит к хорошему прогнозу и снижению риска ранних и поздних осложнений.
Ссылки:
Сабир, Сара и Томас Б. Перера. «Скарлатина.» StatPearls, StatPearls Publishing, 2025. PubMed, http://www.ncbi.nlm.nih.gov/books/NBK507889/.
«Обзор: Скарлатина». InformedHealth.Org (Интернет), Институт качества и эффективности здравоохранения (IQWiG), 2023. www.ncbi.nlm.nih.gov, https://www.ncbi.nlm.nih.gov/books/NBK279620/.
Лечение и ведение скарлатины: соображения подхода, медицинская помощь, профилактика. Октябрь 2025 г. Электронная медицина, https://emedicine.medscape.com/article/1053253-treatment?form=fpf.